検査について about examination
当院で行っている検査の一部をご紹介いたします
患者様の経過や状況に合わせた治療法を選択し、
できるだけ早く結果を出し、
治療後の時間を新しいご家族のために
使っていただきたいと切に願っております。
卵巣予備能検査(AMH検査)について
AMH検査とは、卵巣内の卵子が血液中に出すアンチミュラー管ホルモンを測定することにより、卵巣内の卵子があとどれくらいあるかを推測するための検査です。卵子は、胎児の時に卵巣内に出現し、一定の数から増えることは一切なく、生まれてから歳を重ねるごとにどんどん減少していきます。だいたい毎月1000個くらいずつ自然に減少していくといわれており、そして卵巣内に卵子がほとんどなくなってくると、閉経となります。つまり、一般的には、加齢とともに卵子の数も減るので、AMHも低くなっていく傾向がみられますが、AMH値には非常に個人差があります。実年齢が20歳代の方でも、AMH値は40歳代の方と同等の場合もあります。このことから、AMH検査は卵巣年齢検査ともいえます。
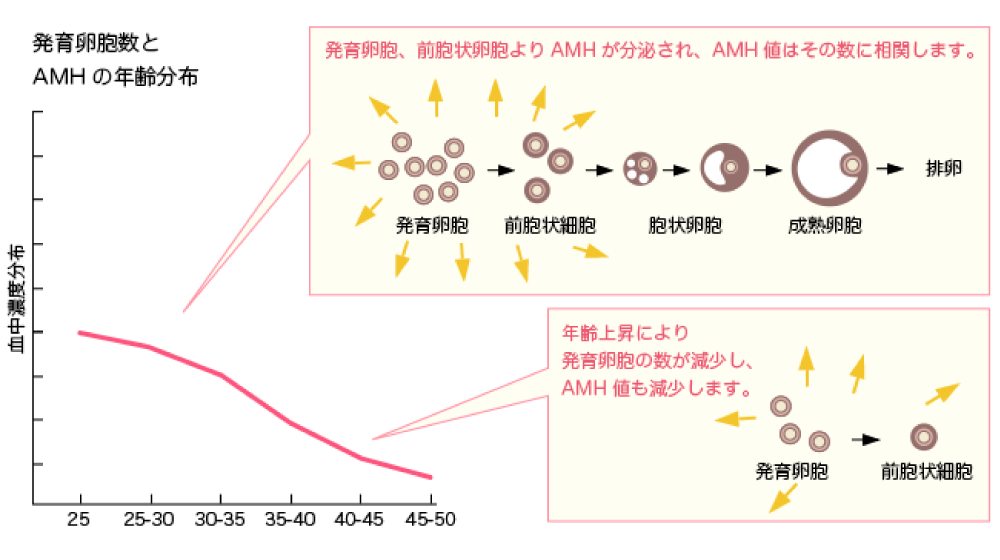
卵子の減少に影響するのは、卵巣の手術、子宮内膜症、喫煙などの後天的な要因もありますが、生まれつき同年代の方よりAMH値が低い方もいらっしゃいます。そのような方の場合、実年齢が20歳代、30歳代でも閉経する方は、数多くみられます。AMH値が低く、早く閉経する可能性がある場合には、妊娠できる期間が短くなる傾向がみられます。但し、AMH値は卵子の質には直接影響しないので、低値だと妊娠しないというわけではありません。AMHが低値で、妊娠できる期間は短くても、質のいい卵子があれば、妊娠する可能性は十分にあります。
当院を受診される患者さまには、みなさんの卵巣年齢を把握するためにAMH検査を行っていきます。
その他の方にも妊娠を希望される可能性があるのであれば、早い段階での卵巣年齢の把握をおすすめします。
コラム 卵子の老化について
卵子は、私たちが生まれた時にはすでに持っている細胞で、それが増えたり、再生したりということはありません。30歳なら30年物の卵子、40歳なら40年物の卵子を排卵させていることになります。そのため、加齢とともに卵子はどうしても質が落ち、その他にも喫煙やストレス、睡眠不足などの外的要因でも質が落ちます。質が落ちることで、卵子の染色体異常が増加したり、物理的衝撃に耐えられない弱い卵が増加したりします。そのため、自然妊娠だけでなく体外受精による妊娠の可能性も下がります。この「卵子の老化」を治療によって若返らせることはできません。
妊娠成立のためのキーポイントの一つである卵の質。このことを踏まえ、日頃から質のいい卵子に少しでも近づけるよう、生活習慣などに気を付けましょう。
子宮卵管造影検査について
妊娠が成立するためには①排卵、②卵管采が卵をピックアップ(つかまえる)、③受精、④受精卵の発育、⑤着床という段階を経る必要があり、このうち②~④の段階は卵管で行われます。排卵から着床(妊娠成立)までの期間はおおよそ7~8日間程度と考えられていますが、このうち卵管内で卵が過ごす期間は5~6日間と考えられています。
このことより、自然妊娠はもとよりタイミング治療、人工授精等の一般不妊治療においても、卵管は受精の場、そして卵を育てる場として、卵管の状態は非常に重要です。
この卵管の状態を評価するには、「子宮卵管造影検査」が一般的ですが、子宮卵管造影には、水溶性造影剤を用いる方法と油性造影剤を用いる方法とがあります。
水溶性の造影剤はサラサラしており、卵管を通過しやすいため痛みが少なく、通常婦人科診察でよく行う経腟超音波下に、非常に簡便に検査できるというメリットがありますが、一方で単に卵管が通過しているかどうかの検査のみ可能であり、卵管、卵管采の状態や腹腔内の状態の推測まではできません。
当院では油性造影剤を使用しています。油性造影剤では卵管、卵管采の状態や腹腔内の状態の推測が可能で、また、油性造影剤を使用する一番のメリットは卵管造影後の妊娠率の上昇にあります。卵管に軽い詰まりがある人などは、造影剤が卵管を押し広げ、卵管の通りが良くなることもあるためです。
一般的におおよそ妊娠率は(数か月の間だけ)2倍程度に上昇すると考えられています。油性造影剤を使用することのデメリットとしては造影剤へのアレルギー症状、放射線による被ばく、痛みがやや強い事などが挙げられますが、当院では、被ばくの強い透視を使用せず、被ばくの少ない単純撮影を素早く数回行う方法で患者さまの負担を減らしています。妊娠を早期に希望される場合には、子宮卵管造影検査を行うことをお勧めしています。
子宮鏡検査について
体外受精―胚移植において、着床はとても重要な過程のひとつです。
着床するためには子宮内の状態がとても重要です。子宮内の状態は普段よく行う超音波検査などではあまり判断できません。「子宮内に3~5mm程度のポリープや筋腫がある」「子宮の外側の筋腫でも子宮内への圧迫があり子宮内の形が変わってしまっている」「生まれつき子宮が特殊な形をしている」などの場合は着床しにくい状態であり、その結果妊娠率が低下します。この子宮内の状態を確認するのが子宮鏡検査です。
子宮鏡は3mmのごく細い内視鏡で、この内視鏡で子宮内の状態を観察します。検査中は子宮内の状態を医師が説明しながら、患者さま自身も子宮内の状態をモニターで同時に確認することができます。検査は1~2分の短時間で終了し、麻酔や検査前の処置なども必要なく、基本的に「見るだけ」なので疼痛などはほとんどありません。非常に簡便な検査ですが、着床障害の原因を探るのにとても重要な検査です。
もしも検査で子宮内にポリープや筋腫が確認された場合や、外側の子宮筋腫の子宮内へ圧迫があると判断された場合には、手術によりそれを取り除く必要が出てきます。妊娠を早期に希望される場合、半年程度タイミングを取って妊娠が成立しない場合、着床障害が疑われる場合には子宮鏡検査をすることをお勧めします。
ERA検査について-先進医療-
(Endometrial Receptivity Analysis:
子宮内膜着床能)
体外受精―胚移植において、着床はとても重要な過程のひとつです。子宮内膜には、受精卵が着床できる時間や時期が決まっており、その受精卵を受けいれられる時期を“着床の窓”といいます。
この“着床の窓”には個人差があり、原因不明の反復性着床障害(良好な胚を複数回戻しても妊娠に至らない場合)の原因として“着床の窓”がずれている可能性が考えられます。
ERA検査では、子宮内膜における236個の発現遺伝子を解析することにより、“着床の窓”の時期がずれていないかどうかを、調べることができます。検査を受けられた方の約30%は“着床の窓”の時期がずれていたという報告もあります。
この検査を行うことで、胚移植と“着床の窓”とのずれを防ぐことが可能になります。
ERPeak(子宮内膜受容能)検査について-先進医療-
基本的にはERA検査と同様の目的の検査で、ERA検査の後発検査となります。
“着床の窓”に関する発現遺伝子を解析することで、時期がずれていないかを調べる検査です。
ERAが236個の発現遺伝子を解析するのに対し、ERPeakは “着床の窓”にさらに深く関係する遺伝子を48個にしぼって解析します。
解析遺伝子が少ない分、ノイズが少なくなっています。つまりは診断精度向上が期待でき、再検査率が低いとされています。
また、ERA検査よりも少量の内膜組織で判定することができ、採取時の痛みや出血などの負担を減らすことができます。
子宮内フローラ(子宮内細菌叢)
検査について-先進医療-
生殖補助医療の技術は日々成長を続けており、近年の成績では、生まれてくる子供の14人に1人は体外受精で誕生していると報告されています。胚移植あたりの妊娠率は30-40%程度と報告されていますが、良好な胚を繰り返し移植してもうまくいかない場合、母体側に原因がある可能性が考えられます。
その一つが子宮内フローラであり、子宮内フローラの乱れが、着床からその後の生児獲得に至るまで影響を与えているという報告が国内外で多くなされています。原因不明不妊の一つに子宮内フローラの異常が関係している可能性があります。
フローラに異常が見られた場合には、抗生剤を用いて子宮内フローラの改善を図ることで、妊娠率が高まり、治療負担が軽減する可能性があります。
また、流産や早産となった際にも、フローラの異常が考えられるようであれば、治療により防ぐことが可能になっていくものと考えられます。




